Module 3 Libre : Les voies de transmission et les antirétroviraux
Modul 3:
INHALT
LERNZIELE
Am Ende von Modul 3 kann der Teilnehmende Folgendes:EINLEITUNG:
Das HIV-Virus findet sich in allen Körperflüssigkeiten einer HIV-infizierten Person. Allerdings enthalten nur 5 Körperflüssigkeiten eine ausreichende Virenmenge, bei der eine HIV-Übertragung möglich ist:

Blut

Sperma (einschließlich dem Präejakulat)

Scheiden-flüssigkeit

Muttermilch

Analflüssigkeit
HIV-ÜBERTRAGUNGSWEGE
DREI BEDINGUNGEN MÜSSEN ERFÜLLT SEIN, DAMIT EIN HIV-ÜBERTRAGUNGSRISIKO GEGEBEN IST:
- Es muss eine der 5 Flüssigkeiten im Spiel sein, deren Virenmenge ausreicht, um eine Ansteckung zu ermöglichen.
- Eine Körperöffnung muss als Eintrittspforte dienen, durch die das Virus in den Blutkreislauf einer seronegativen Person eintreten kann.
- Es muss eine Aktivität oder ein Ereignis vorliegen, die/das zum Kontakt zwischen Flüssigkeit und Eintrittspforte führt.
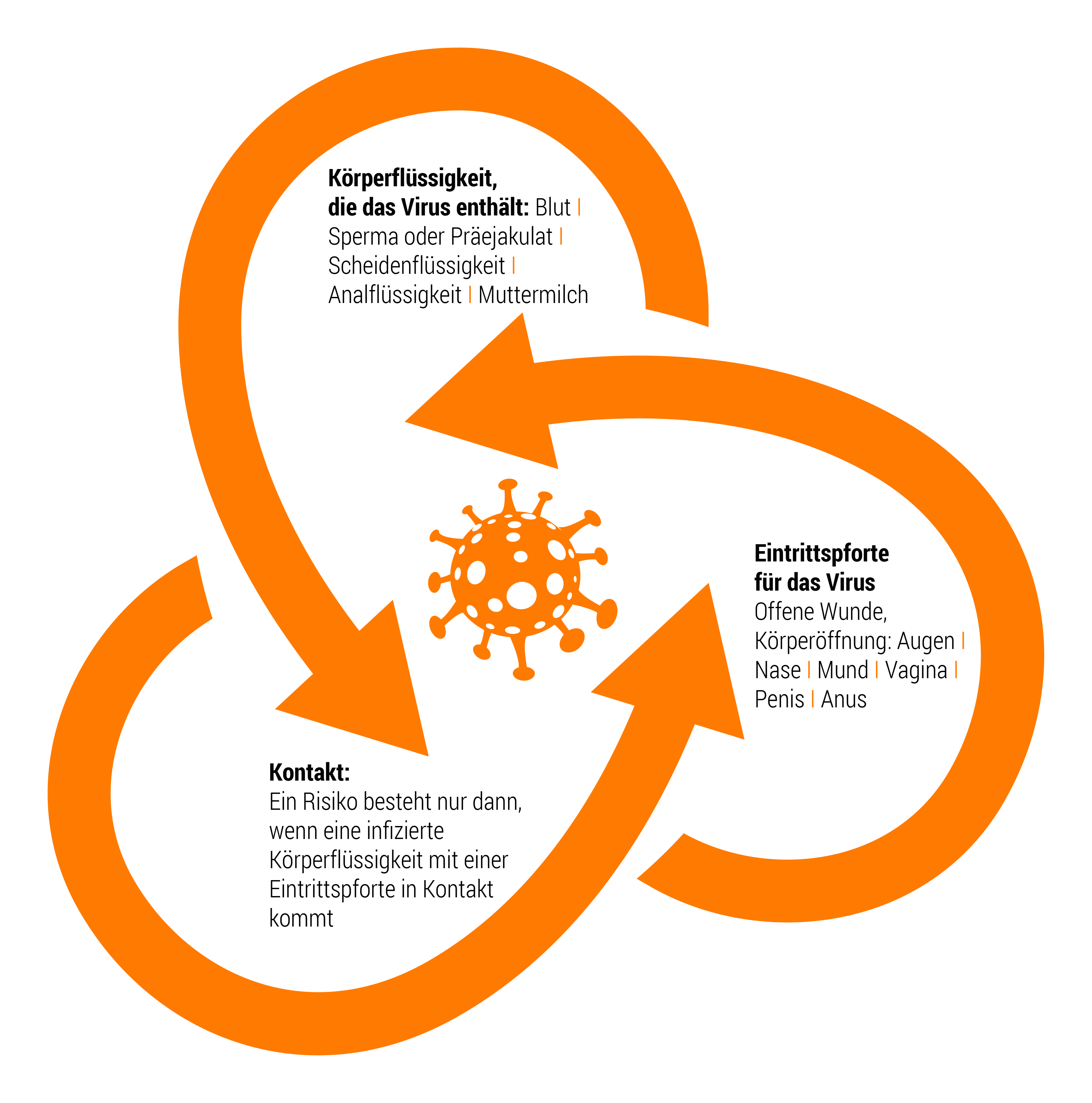
Das Risiko einer HIV-Übertragung ist nur dann gegeben, wenn diese drei Bedingungen zusammentreffen.
Wunden


Schleimhäute


Folgende Aktivitäten oder Ereignisse führen zu einem Kontakt zwischen Flüssigkeit und Eintrittspforte:
.


.


.


.


Übertragung beim Geschlechtsverkehr:
- Es besteht ein HIV-Übertragungsrisiko beim Sex mit Anal- oder Vaginalverkehr. Dieses Risiko erhöht sich, wenn das Sperma einer HIV-infizierten Person in Vagina oder Anus eindringt.
- Das Risiko ist außerdem erhöht, wenn Verletzungen durch STI (sexuell übertragbare Infektionen), „härtere“ Praktiken oder Vergewaltigungen bestehen.
- Fellatio (Stimulation des Penis mit dem Mund), Cunnilingus (Stimulation des weiblichen Geschlechtsorgans mit dem Mund) oder Anilingus (Stimulation des Anus mit dem Mund) sind für den „passiven“ Partner nicht mit Risiken verbunden (über Speichel kann kein HIV übertragen werden). Für die Person, die den Oralverkehr „aktiv“ durchführt, besteht jedoch ein geringes Risiko, wenn Sperma (beim Fellatio) oder Blut (bei Cunnilingus oder Anilingus) in den Mund eindringt.
Das Risiko der Übertragung ist auch von der Viruslast (Menge des vorhandenen Virus) der HIV-infizierten Person abhängig. Bei der Serokonversion und im AIDS-Stadium ist die Viruslast höher. Daher besteht in diesen Phasen ein größeres Risiko, HIV zu übertragen.
Eine mit HIV infizierte Person, deren Viruslast nicht nachweisbar ist, kann HIV beim Geschlechtsverkehr nicht übertragen (nicht nachweisbar bedeutet hier, dass das Virus dank einer ART-Therapie nicht mehr nachweisbar ist).
In folgenden Fällen besteht kein Risiko einer hiv-Übertragung:
- Bei täglichen Kontakten wie Hand geben, Küssen, Berührungen, Massagen usw.
- Beim Zusammenleben mit einer HIV-positiven Person: gemeinsame Nutzung von Küchenutensilien oder Geschirr, gemeinsame Toilettennutzung, Tragen derselben Kleidung usw.
- Bei Insektenstichen
- Bei Zahnbehandlungen, beim Tätowieren und Piercen – sofern die Hygienevorschriften eingehalten werden
- Ist die HIV-haltige Körperflüssigkeit außerhalb des Körpers getrocknet, kann sie kein HIV mehr übertragen. Außerdem kann das Virus weder schwimmen noch springen.
Welche Flüssigkeiten können hiv übertragen
Durch welche Körperöffnungen bzw. Eintrittspforten kann hiv in den Körper gelangen
Welche Situationen sind gefährlich?
Klicken Sie auf dem Bild das „i“ an, um Informationen zum Bild zu erhaltenANTIRETROVIRALE THERAPIE
Die Antiretrovirale Therapie (ART) ist eine Therapie mit Medikamenten gegen das humane Immundefizienz-Virus (HIV). Anti steht dabei für „gegen“ und beim HIV-Virus handelt es sich um ein Retrovirus, daher antiretroviral. Das HIV-Virus dringt in die CD4-Lymphozyten (Zellen des Immunsystems) ein. Es injiziert sein Erbgut (RNA für Ribonukleinsäure) und nutzt die Zellen, um sich zu replizieren (vermehren). Die neuen Viren greifen neue CD4-Zellen an und so weiter. Mit zunehmender Virenmenge geht die Zahl der CD4-Zellen zurück und das Immunsystem wird schwächer.
Seit 1983 wurden zahlreiche Medikamente für den Versuch entwickelt, auf eine der HIV-Replikationsphasen einzuwirken. So hindern einige antiretrovirale Medikamente das Virus am Eintritt in die Zelle, andere verhindern das Replizieren und die weitere Verbreitung im Körper. Ihre Wirksamkeit war sehr gering und die Nebenwirkungen stark.
Erst eine Kombination verschiedener Medikamente ermöglichte schließlich eine stärkere Wirkung gegen das Virus und auch eine Begrenzung der Resistenzen gegen die Therapie. Vor Ende der 1990er Jahre bedeutete eine HIV-Infektion zumeist, an AIDS zu sterben. Heute ermöglicht die Dreifachtherapie, d. h. eine Kombination oder ein Mix aus drei Medikamenten mit drei verschiedenen Wirkungsweisen, den Prozess der Replikation (Vermehrung) des Virus zu neutralisieren und seine Menge im Körper zu verringern.
WIRKUNG DER THERAPIE
Dank einer Viruslast, die infolge einer Therapie möglicherweise nicht mehr nachweisbar ist (d. h. die Virenmenge im Körper sinkt, bis sie fast nicht mehr existent ist), kann das Immunsystem HIV-positiver Personen geschützt werden (falls die HIV-Infektion frühzeitig entdeckt wird) oder es kann sich wieder stabilisieren. So wird ein guter Gesundheitszustand sichergestellt und das AIDS-Stadium vermieden.
Daher ist es wichtig, so schnell wie möglich mit der Therapie zu beginnen, um die Immunität gegen andere Krankheiten und Infektionen zu schützen. Eine HIV-Infektion kann als chronische Krankheit betrachtet werden. Mit HIV infizierte Personen können eine gute Lebensqualität erlangen und ihre Lebenserwartung kann ähnlich hoch sein wie die von seronegativen Personen.
Allerdings gibt es derzeit keine Therapie, mit der HIV geheilt werden und vollständig aus dem Körper verbannt werden kann. HIV verbleibt das ganze Leben im Körper und die Medikamente müssen täglich eingenommen werden. Werden sie nicht regelmäßig eingenommen, können sich Resistenzen bilden, d. h. dass das Virus gegenüber der Therapie resistent werden kann. Damit verliert diese an Wirksamkeit oder wirkt gar nicht mehr.
Zwar haben die Medikamente neuerer Generationen weitaus weniger Nebenwirkungen, aber diese sind nicht ausgeschlossen. Und die permanente Präsenz des Virus wirkt sich weiterhin auf den Körper aus.
ROLLE DER A.R.T.
Antiretrovirale Therapien (A.R.T.) können unterschiedlich genutzt werden, um die Übertragung von HIV zu verhindern:
1. Bei HIV-Infizierten leistet die antiretrovirale Therapie Folgendes:
- Sie verhindert die Übertragung durch Geschlechtsverkehr (TasP – Schutz durch Therapie).
- Sie verringert das Risiko einer Übertragung von der Mutter aufs Kind erheblich.
2. Bei seronegativen Personen leisten spezielle antiretrovirale Therapiepläne Folgendes:
- Sie verringern bei einem unbeabsichtigten Kontakt das Risiko, sich mit HIV zu infizieren (PEP = Post-Exposure Prophylaxis oder Vorsorge nach einem HIV-Kontakt).
- Sie verringern bei regelmäßigem oder vorherzusehendem Kontakt das Risiko, sich mit HIV zu infizieren (PrEP = Pre-Exposure Prophylaxis oder Vorsorge vor einem möglichen HIV-Kontakt).
U = U ODER NICHT NACHWEISBAR = NICHT ÜBERTRAGBAR


Eine mit HIV infizierte Person, die eine regelmäßige und wirksame antiretrovirale Therapie erhält und deren Viruslast seit mindestens 6 Monaten nicht mehr nachweisbar ist, kann das HIV-Virus beim Geschlechtsverkehr nicht mehr übertragen.
Daraus resultiert die Gleichung U=U
Nicht nachweisbar = Nicht übertragbar (im Englischen Undetectable = Untransmissible, daher U = U)
Eine regelmäßige Kontrolle bleibt erforderlich, um zu überwachen, ob das Vorkommen des Virus im Blut weiterhin nicht nachzuweisen ist, und um mögliche andere sexuell übertragbare Infektionen (die Abkürzung STI leitet sich aus dem englischen Begriff „Sexually transmitted infections“ ab) aufzuspüren.
Die Nutzung eines Kondoms bleibt das wirksamste Mittel, um sich gegen STI zu schützen. Außerdem dient es als Verhütungsmittel.

