Module 4 Libre : Dépistage et prévention
Modul 4:
INHALT
LERNZIELE
Am Ende von Modul 4 kann der Teilnehmende Folgendes:PRÄVENTIONSMITTEL
Sich selbst und andere vor einer HIV-Infektion zu schützen, war nie so einfach wie jetzt.

INTERNES UND EXTERNES KONDOM
HIV-TEST
TAsP
PEP
PrEP
RISIKOMINDERUNG
HIV-TEST
Der HIV-Test ist der einzige Weg, den eigenen serologischen Status zu ermitteln und somit eine HIV-Infektion zu erkennen.Im Laufe des Lebens können die unterschiedlichsten Situationen einen Menschen dazu bewegen, einen HIV-Test machen zu wollen:
- Infolge einer Risikosituation (ungeschützter Sex mit neuem Partner / neuer Partnerin oder mit einer unbekannten Person; Reißen oder Verrutschen des Kondoms beim Sex; Verwendung einer bereits von einer anderen Person verwendeten Spritze oder Stichverletzung damit)
- Vor dem Verzicht auf den Schutz durch Kondome
- Bei einem Kinderwunsch
- Nach der Diagnose einer sexuell übertragbaren Infektion (STI), einer Hepatitis (B oder C) oder einer Tuberkulose
- Nach sexueller Gewalt oder nach einer Vergewaltigung
- Oder ganz einfach, wenn man Zweifel hat und sicher gehen will

Der wichtigste Grund, einen HIV-Test zu machen oder dies sogar regelmäßig zu tun, wenn man einem HIV-Übertragungsrisiko ausgesetzt ist, ist Folgender:
Einen HIV-Test machen = seinen Status kennen = Zugang zur Therapie haben = nicht nachweisbare Viruslast = die eigene Gesundheit schützen und kein HIV übertragen!
- Klassische Tests per Blutuntersuchung: Im Krankenhaus oder im Labor nimmt eine Gesundheitsfachkraft eine Blutprobe. Die Blutprobe wird einer serologischen Laboruntersuchung unterzogen (z. B. Elisa-Test). Die Ergebnisse liegen nach wenigen Tagen vor.
- Schnelltests: Eine Gesundheitsfachkraft entnimmt einen Tropfen Blut aus der Fingerkuppe und mischt ihn mit einem Reagenzmittel. Das Ergebnis ist nach einem Zeitraum von 1 bis 15 Minuten verfügbar.
- Selbsttests: Blutentnahme, Handhabung und Ablesen des Ergebnisses werden von der Person selbst und ohne Hilfe, z. B. zu Hause durchgeführt. In Luxemburg können diese Tests in der Apotheke oder im Supermarkt gekauft werden (bei Käufen im Internet bitte auf das CE-Kennzeichen achten). Das Ergebnis wird nach 15 bis 20 Minuten sichtbar.
Alle diese Tests untersuchen das Blut auf anti-HIV-Antikörper oder auch auf das p24-Antigen des Virus.
Es gibt auch Tests, die direkt das Virus erkennen (PCR-Tests) oder die Viruslast (Virusmenge im Blut) ermitteln können. Sie werden jedoch nur in sehr speziellen Fällen verwendet, in denen ein sehr frühes Erkennen erforderlich ist (z. B. beim Neugeborenen einer HIV-positiven Mutter oder vor der Verwendung von Blut für eine Bluttransfusion).
- Direkt nach der Infektion vermehrt sich das HIV-Virus ungehemmt und unbemerkt im Körper. Zu diesem Zeitpunkt kann es durch keinen Test erkannt werden (man spricht von einer diagnostischen Lücke).
- Nach rund 10 Tagen kann das Virus im Blut über einen PCR-Test erkannt werden.
- Nach ungefähr 2 Wochen wird das p24-Antigen, ein HIV-Protein, durch einen kombinierten Test der vierten Generation im Blut nachweisbar.
- Nach 2 bis 5 Wochen lassen sich die anti-HIV-Antikörper, die dank einer Immunreaktion des Körpers produziert werden, im Blut nachweisen. Das ist die am häufigsten verwendete Methode.
Die diagnostische Lücke ist der Zeitraum zwischen dem Zeitpunkt, an dem eine Person dem HIV-Virus ausgesetzt ist, und dem Zeitpunkt, zu dem das Vorhandensein des Virus im Blut nachgewiesen werden kann (Serokonversion). Die Serokonversion kann von Mensch zu Mensch unterschiedlich sein und die Nachweisbarkeit von HIV hängt auch von dem durchgeführten Test ab (davon, was der Test erkennt). Für ein zuverlässiges und sicheres Ergebnis muss man nach der letzten Risikosituation einige Zeit verstreichen lassen.
Bis bestätigt werden kann, dass keine Infektion vorliegt, sind folgende Wartezeiten erforderlich:
- 6 Wochen ab der Risikosituation beim Blutanalysetest (Untersuchung auf Antigene und Antikörper)
- Zwölf Wochen (3 Monate) beim Schnelltest oder Selbsttest (Untersuchung auf Antikörper)
Bis ein Test gemacht und eine Infektion ausgeschlossen werden kann, muss unbedingt ein Präventionsmittel (Kondom) getragen werden, um Partner*innen zu schützen.
Werden die Fristen der diagnostischen Lücke korrekt eingehalten, bedeutet ein negativer Test, dass die Person HIV-negativ ist und sich nicht mit HIV infiziert hat. Allerdings ist sie vor einer künftigen Infektion nicht sicher, wenn sie sich nicht schützt.
Ist der Test positiv, dann bedeutet dies, dass die Person HIV-positiv und damit Träger*in des HIV-Virus ist. Sie kann also die Infektion auch übertragen. Nach einem positiven Test werden stets ein Bestätigungstest und eine Blutabnahme durchgeführt! Bei einem positiven Ergebnis können eine ärztliche Betreuung und eine Therapie eingeleitet werden. In Luxemburg ist der Service National des Maladies Infectieuses (Nationaler Dienst für Infektionskrankheiten) des CHL die zuständige Abteilung.
!! WICHTIG: Mit den HIV-Tests lassen sich weder andere sexuell übertragbare Infektionen wie Herpes, Syphilis, Chlamydien-Infektionen und Gonorrhoe (auch Tripper genannt) noch virale Hepatitis-Infektionen nachweisen!!
Ein Test ist nur vor einer Blut-, Sperma- oder Organspende vorgeschrieben.
Schwangeren Frauen wird er systematisch angeboten.
Klassische Blutuntersuchungen, die vom Arzt angeboten werden, umfassen keinen HIV-Test. Im Gegensatz zur weit verbreiteten Ansicht wird ein HIV-Test nur auf explizite Nachfrage oder mit Zustimmung des Patienten verordnet.
Schnelltests können in der HIV Berodung des Luxemburger Roten Kreuzes, im „Dimps“ (mobiles Testzentrum) und im LGBTIQ+-Zentrum Cigale durchgeführt werden. Sie sind kostenfrei und anonym. Ein Rezept ist dafür nicht erforderlich.
Selbsttests können in Apotheken und Supermärkten gekauft werden. Auch in der HIV Berodung des Luxemburger Roten Kreuzes besteht ein kostenfreies Angebot.
Weitere Informationen auf www.aids.lu und www.dimps.lu sowie telefonisch unter Tel.: 2755 4500
TASP = TREATMENT AS PREVENTION
TasP (Treatment as Prevention) oder Schutz durch Therapie bedeutet, dass die Therapie einer HIV-positiven Person zur Präventionsmaßnahme wird.
Die Therapie hat das Ziel, die Viruslast im Körper zu senken, damit diese nicht mehr nachweisbar ist. Eine HIV-positive Person, deren Viruslast unter wirksamer Behandlung seit 6 Monaten nicht mehr nachweisbar ist, die ihren Behandlungsplan und die Arzttermine einhält, überträgt das Virus nicht mehr.
So werden die antiretroviralen Therapien (ART), die das ursprüngliche Ziel hatten, HIV-infizierte Personen zu behandeln und ihre Lebenserwartung und Lebensqualität zu erhöhen, ebenfalls zu einer überaus wirksamen Präventionsmaßnahme.

INTERESSANT ZU WISSEN:
HIV + wirksame Therapie = 0 Übertragung
Nicht nachweisbar = Nicht übertragbar
PEP = POST-EXPOSURE PROPHYLAXIS
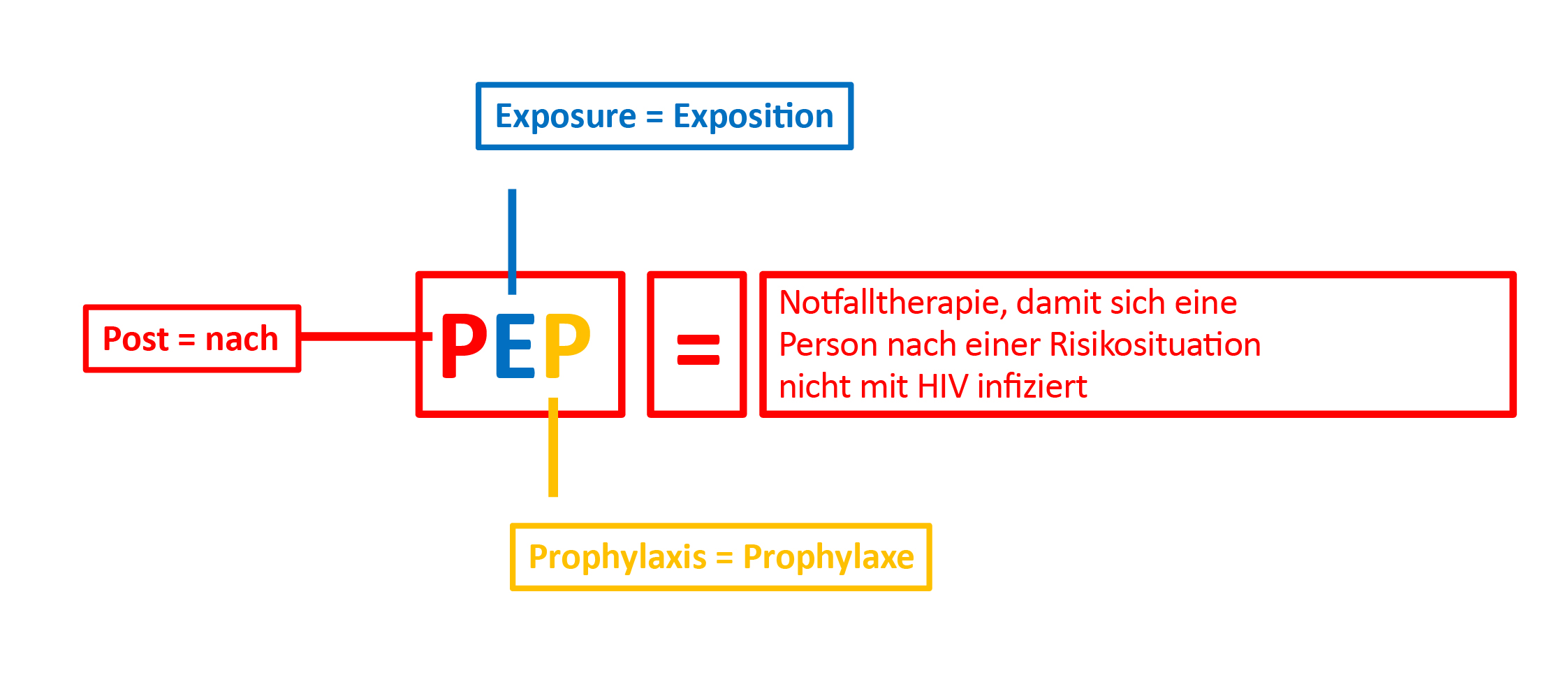
Es gibt eine Notfalltherapie, die nach einer Situation eingesetzt wird, in der das Risiko einer HIV-Infektion bestand.
Diese Therapie wird PEP genannt für Post-Exposure Prophylaxis oder auf Deutsch Vorsorge nach einem HIV-Kontakt.
Die Therapie setzt sich in der Regel aus mehreren Medikamenten zusammen. Es handelt sich um die Dreifachtherapie, die in diesem Fall das Ziel hat, das HIV-Infektionsrisiko erheblich zu senken, indem sie das Virus daran hindert, in die Zelle einzutreten, sich dort zu vermehren und im Körper auszuweiten.
Die Therapie nach einem HIV-Kontakt muss unbedingt so früh wie möglich eingeleitet werden, vorzugsweise in den 4 Stunden nach dem Risiko einer HIV-Übertragung und idealerweise in den 48 Stunden danach.
Mehr als 48 Stunden danach büßt die Therapie an Wirksamkeit ein und 72 Stunden danach ist sie nicht mehr wirksam und wird nicht mehr verordnet.
Je früher mit der Therapie begonnen wird, umso größer ist ihre Wirksamkeit!
- In den Stunden nach dem HIV-Kontakt sollte man sich schnellstmöglich an die Abteilung für Infektionskrankheiten des Centre Hospitalier du Luxembourg (CHL) oder in eine andere Notaufnahme begeben:
- Idealerweise innerhalb von 48 Stunden
- Unbedingt vor Ablauf eines 72-Stunden-Zeitraums
Das medizinische Personal vor Ort wird die Risiken eines Kontakts beurteilen. Eine präventive Therapie kann verordnet werden, um eine mögliche Ansteckung mit HIV zu vermeiden.
Die PEP ist eine Notfalltherapie mit dem Ziel, das Risiko einer Virusübertragung nach folgenden Risikosituationen zu verringern:
- Ungeschützter Vaginal- oder Analverkehr (Riss, Verrutschen oder falsche Nutzung des Kondoms)
- Vergewaltigung oder sexueller Missbrauch
- Stimulation des Penis mit dem Mund (Fellatio) mit Samenerguss in den Mund
- Augen oder Mund sind mit Sperma oder infiziertem Blut in Kontakt gekommen
- Versehentliche Stichverletzung mit einer gebrauchten Spritze
- Versehentlicher Kontakt mit Blut im Rahmen einer medizinischen Behandlung (Verletzung mit einer Spritze)
- Gemeinsame Nutzung von Spritzen
- Längerer Kontakt der Schleimhäute oder eines verletzten Hautteils mit Blut
- Ungeschützter Vaginal- oder Analverkehr mit einer Person, deren serologischer Status positiv ist oder die einer Risikogruppe* angehört
- Gemeinsame Nutzung von Sexspielzeug
* Bevölkerungsgruppe mit erhöhtem Risiko:
Migranten, Drogenabhängige, Männer mit Sexualkontakten zu anderen Männern, Sexarbeiter*innen
Ein Arzt wird die erlebte Risikosituation mit dem Patienten beurteilen und entscheiden, ob eine PEP erforderlich ist.
Ist dies der Fall, wird die Therapie sofort über 3 Tage gegeben.
Nach diesen 3 Tagen zieht der HIV-Arzt bei einem erneuten Termin gemeinsam mit dem Patienten Bilanz: Er kann dann beschließen, die Behandlung zu beenden, sie zu ändern oder für 28 Tage fortzusetzen. Ausschlaggebend dafür sind verschiedene Faktoren wie Verträglichkeit, Risikoneubewertung usw.
Damit die Behandlung wirksam ist, müssen unbedingt Dauer, verordnete Dosen und Einnahmezeiten eingehalten werden!
Bei einem Bluttest nach einem Monat wird festgestellt, ob eine HIV-Infektion vermieden werden konnte.
Mit einem zweiten Bluttest nach 3 Monaten wird die Erkennung anderer Infektionen wie Syphilis und Hepatitis C bezweckt.
Die PEP ist auch in den Notaufnahmen folgender Einrichtungen verfügbar:
- Centre Hospitalier Emile Mayrisch in Esch/Alzette
- ZithaKlinik nahe am Luxemburger Bahnhof (Krankenhausgruppe Robert Schuman)
- Hôpital Kirchberg
- Centre Hospitalier du Nord in Ettelbrück
Weitere Informationen zur PEP
PREP = PRE-EXPOSURE PROPHYLAXIS
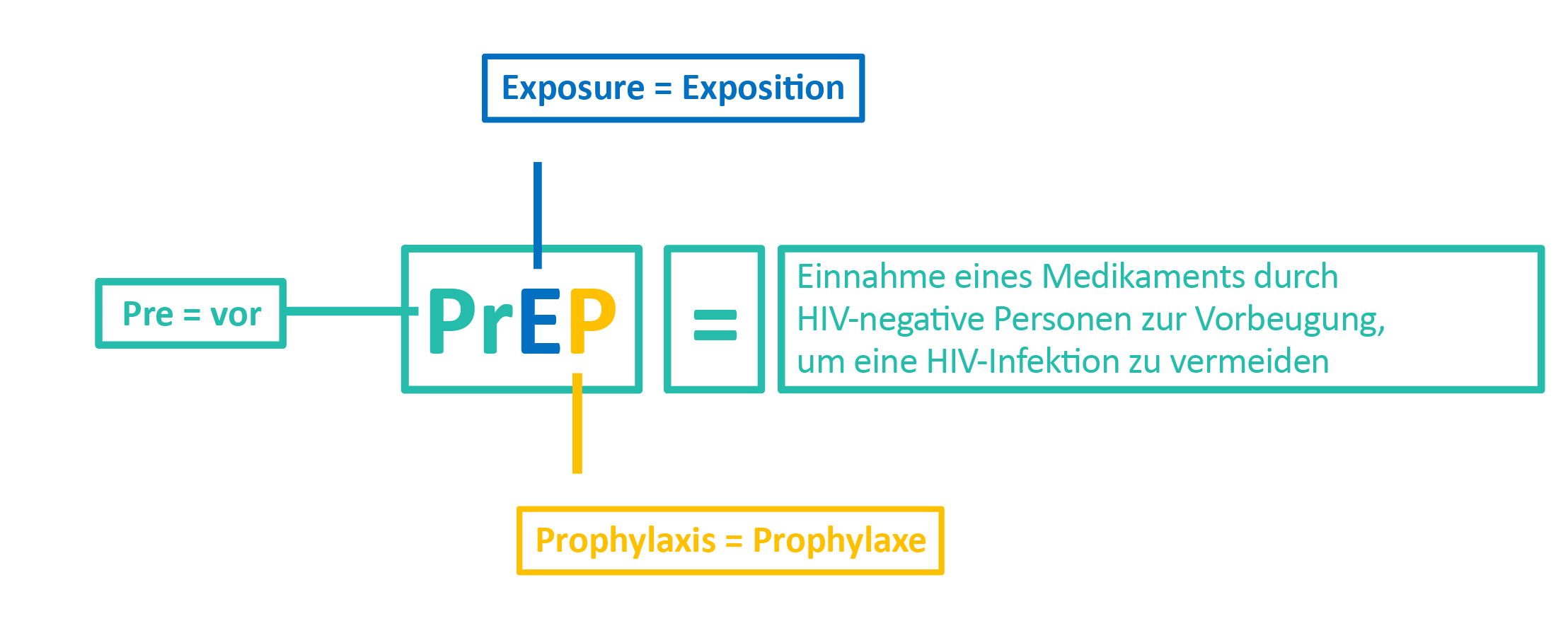
PrEP bedeutet PRE-EXPOSURE PROPHYLAXIS oder auf Deutsch „VORSORGE VOR EINEM MÖGLICHEN HIV-KONTAKT“.
Hierbei handelt es sich um eine präventive Strategie zur Minderung des Risikos einer HIV-Infektion. Sie besteht darin, vor einer Risikosituation eine Therapie einzusetzen, die aus 2 antiretroviralen Medikamenten besteht.
Dieses Präventionsmittel wird HIV-negativen Personen empfohlen, die einem hohen und wiederholten HIV-Infektionsrisiko ausgesetzt sind.
!! Achtung! Eine PrEP verringert nur das Risiko, sich mit HIV zu infizieren, schützt aber nicht vor anderen sexuell übertragbaren Infektionen.
Die PrEP ist nur auf medizinische Verordnung im Service National des Maladies Infectieuses (Nationaler Dienst für Infektionskrankheiten) des CHL erhältlich.
Sie erfordert eine regelmäßige ärztliche Betreuung und eine individuelle Begleitung im Hinblick auf die sexuelle Gesundheit, bei der unter anderem Tests auf andere STI durchgeführt werden.
- Kontinuierliche Einnahme, d. h. eine antiretrovirale Tablette (Truvada®) pro Tag
- Punktuelle Einnahme, d. h. 2 Tabletten, die 2 Stunden vor der Risikosituation eingenommen werden müssen, und eine Tablette, die 24 Stunden und 48 Stunden nach der Risikosituation einzunehmen ist
Damit die PrEP eine wirksame Prävention garantiert, ist die Arzneimittelverordnung sehr sorgfältig einzuhalten.
Weitere Informationen zur PrEP
KONDOME UND LATEXSCHUTZTÜCHER
Internes und externes Kondom
Das Kondom ist das einzige Präventionsmittel, das sowohl vor HIV als auch vor anderen STI und einer ungewollten Schwangerschaft schützt.
Wie wendet man ein internes Kondom (Frauenkondom) an?
Überprüfen Sie zunächst Haltbarkeitsdatum und CE-Zeichen und kontrollieren Sie, ob sich Luft in der Packung befindet.
Genau wie bei den Kondomen für Männer sollten Sie vermeiden, Frauenkondome in Ihrem Portemonnaie oder Ihrer Brieftasche aufzubewahren, da das Kondom durch Reibung beschädigt wird. Lagern Sie es auch nicht im Auto oder in der Nähe einer Wärmequelle, da Wärme das Kondom austrocknen lässt und anfälliger macht.
Waschen Sie sich die Hände am besten vor dem Öffnen der Verpackung und nehmen Sie eine bequeme Position ein: liegend, sitzend oder in der Hocke wie beim Einführen eines Tampons.

Wie öffnet man die Verpackung korrekt?

Wie wendet man das Kondom an?
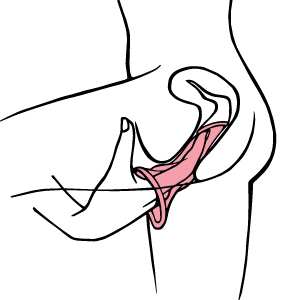
Wie wendet man das Kondom an? (Fortsetzung)
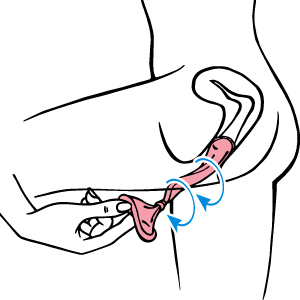
Wie entfernt man das Frauenkondom?
Wie wird das Kondom für Männer angewendet?
Überprüfen Sie zunächst Haltbarkeitsdatum und CE-Zeichen und kontrollieren Sie, ob sich Luft in der Packung befindet.
Vermeiden Sie es, Kondome in Ihrem Portemonnaie oder Ihrer Brieftasche aufzubewahren, da das Kondom durch Reibung beschädigt wird. Lagern Sie es auch nicht im Auto oder in der Nähe einer Wärmequelle, da Wärme das Kondom austrocknen lässt und anfälliger macht.
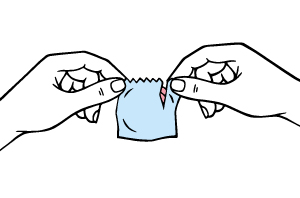
Wie öffnet man die Verpackung korrekt?
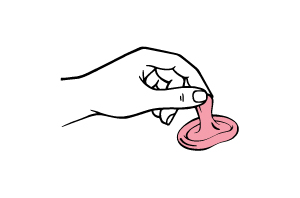
Kondom richtig herum verwenden
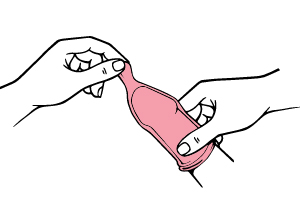
Wie wendet man das Kondom an?
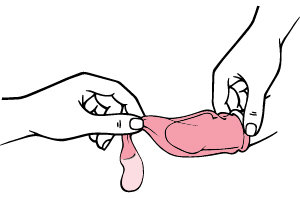
Wie entfernt man das Kondom?
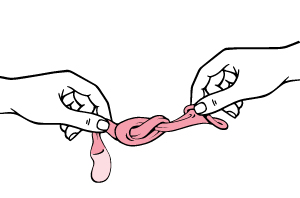
Wo entsorgt man das Kondom nach dem Abziehen?
Latexschutztuch:
Ein Latexschutztuch ist ein dünnes, weiches Tuch aus Latex oder Polyurethan, das ganz und gar wasserundurchlässig ist. Es wird wie ein Kondom verwendet, um sich beim Oralverkehr (Mund/Vagina oder Mund/Anus) vor HIV und sexuell übertragbaren Infektionen zu schützen.
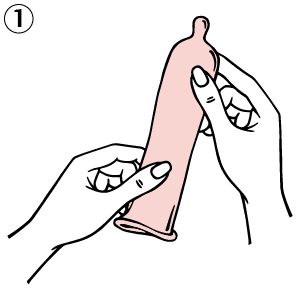
Wie wird das Tuch angelegt?
Wo kann man die Tücher kaufen?

Wie stellt man ein Latexschutztuch selbst her?
RISIKOMINDERUNG
Drogenkonsum kann sich auf die physische Gesundheit auswirken (z. B. Verletzungen, Thrombosen, Infektionen wie HIV und Hepatitis C, Atemdepression, Bewusstlosigkeit), aber auch auf die psychische Gesundheit (z. B. Angstzustände, Depression) und/oder auf die soziale Gesundheit (z. B. Ausgrenzung). Dies ist nicht nur beim missbräuchlichen Drogenkonsum und bei Abhängigkeit der Fall, sondern schon beim Ausprobieren, beim Freizeitdrogenkonsum und beim gelegentlichen Konsum.
Die Risikominderung ist eine Strategie im Gesundheitsbereich, die das Ziel hat, Schäden durch Drogenkonsum vorzubeugen und der abhängigen Person mit Achtung zu begegnen ohne sie zu verurteilen. Die Risikominderung ergänzt daher zum einen die Prävention, welche die Zahl der Personen, die mit dem Drogenkonsum beginnen, verringern soll, und zum anderen die Therapien, mit denen der Drogenkonsum reduziert oder gestoppt werden soll.
Die Risikominderung basiert auf folgenden Grundsätzen:
- Drogenkonsumenten Mittel an die Hand geben, um die Risiken zu verringern, denen sie ausgesetzt sind
- Das Gespräch mit Drogenkonsumenten in ihrem Umfeld suchen
- Die Drogenkonsumenten an der Prävention beteiligen und die Übernahme von Eigenverantwortung fördern
- Das Bild von Drogenkonsumenten in der Gesellschaft verändern
- Fachleute sensibilisieren und die bestehenden Gesetze und Vorkehrungen verbessern
Ganz konkret umfasst die Risikominderung verschiedene Maßnahmen:
FEIERN


STRASSE

HAFTANSTALTEN


CHEMSEX


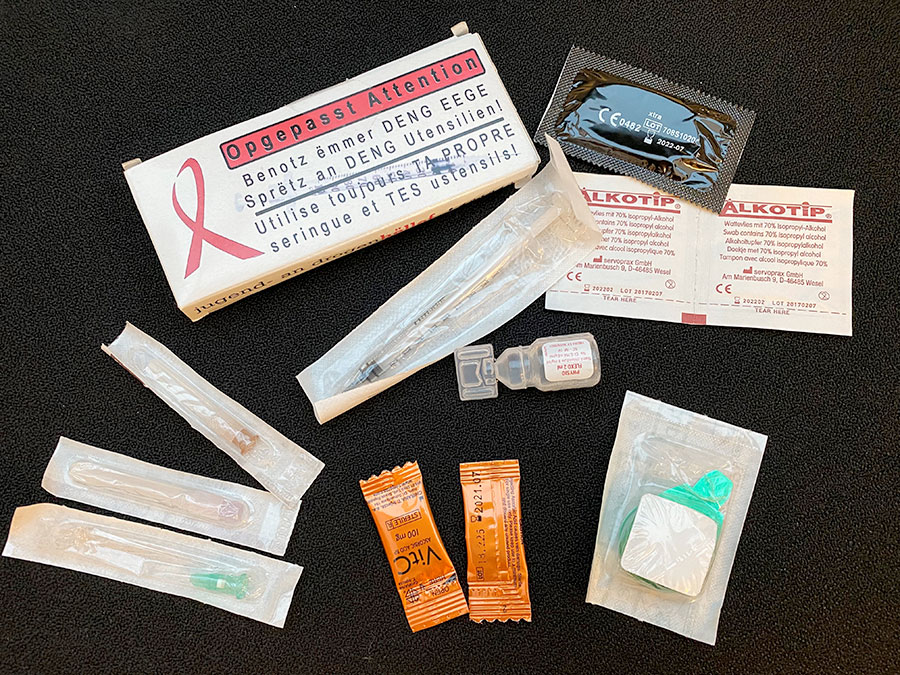
Um die Risiken einer Infektion mit HIV oder Hepatitis C unter Drogenkonsumenten zu verringern (weitere Details zu Hepatitis C entnehmen Sie bitte Modul 6), wird bei der Risikominderung Safer Use gefördert. Safer Use bedeutet, dass Material beim Spritzen und Sniefen nur einmal oder nur von einer Person verwendet wird.
Beim Drogenkonsum ist folgendes Material zu nutzen:
- Material zum einmaligen Gebrauch
- Material, das von nur einer Person genutzt wird
- Neues Material

